-

Le voyage fantastique des frères Bogdanov : Que cache notre cerveau ?
Ils sont des prodiges du dessin, de la musique ou du calcul : qui sont ces hommes-phénomènes atteints du "syndrome savant" ?...
-

Les vitamines
L'impressionnante liste des lauréats du Prix Nobel montre ce que la pensée scientifique, occidentale d'abord puis mondiale, a produit de plus performant au service de la connaissance....
-

Le Voyage Alchimique Chartres
En parcourant la cathédrale, les apprentis alchimistes ressentaient la portée du travail alchimique. L'ancienneté du site, les vierges noires, l'architecture, les vitraux, et le...
mercredi 20 juin 2012
3) L’ASPECT GÉNITAL EXTERNE EST MASCULIN (Tableau II)
mardi 19 juin 2012
2) La consultation est motivée par des anomalies du développement pubertaire.
mercredi 6 juin 2012
1) La consultation est motivée par des troubles de croissance
 |
| Avant la Puberté |
lundi 4 juin 2012
4) Les Hermaphrodismes vrais
mercredi 8 février 2012
3) Le Pseudo-hermaphrodisme masculin
(Par définition le terme de pseudo-hermaphrodisme masculin désigne un sujet à morphologie génitale externe ambiguë, dont le sexe chromatinien est masculin et les gonades des testicules)
La morphologie génitale externe, ambiguë, est tout à fait comparable, sinon identique, à celle décrite dans les pseudo-hermaphrodismes féminins, c’est-à-dire réalisant l’aspect d’"hypospadias vulviforme", et l’on ne doit donc pas se fier à la configuration génitale externe pour décider du sexe masculin ou féminin de l’enfant. Bien entendu dans certains cas le bourgeon génital, quoique hypoplasique, évoque nettement une verge, de même que les bourrelets génitaux sont franchement "bursiformes". De toute façon, il n’y a pas d’orifice à l’extrémité du gland, mais un seul orifice périnéal, situé très en arrière de l’implantation de la verge. Enfin les gonades sont ectopiques, perçues ou non à la palpation de la région inguinale.
L’uréthrographie injecte le plus souvent une cavité... vaginale de petit volume et dessine parfois l’empreinte du col utérin. Dans d’autres cas, il n’y a pas de cavité vaginale visible ce qui ne préjuge en rien de la structure des voies génitales internes. Ajoutons que l’examen général est négatif : il n’y a ni avance staturale, ni avance osseuse, ni pilosité pubienne, donc aucun signe de stimulation hormonale. Les dosages hormonaux, (en particulier 17 CS) sont d’ailleurs normaux pour l’âge chronologique, du moins jusqu’à la puberté.
L’exploration chirurgicale montre, en position inguinale ou intra abdominale, deux gonades, dont l’aspect macroscopique ne permet. pas d’affirmer, à priori, la nature mâle ou femelle. En effet lorsque les testicules sont intra abdominaux, ils peuvent être appendus à des trompes bien individualisées, aboutissant ou non à un utérus hypoplasique. Dans d’autres cas il n’existe ni trompes, ni utérus, mais un conduit semblable à un déférent qui se perd à l’origine de l’urèthre. Dans l’un et l’autre cas, seul l’examen histologique d’une biopsie des deux gonades, confirme qu’il s’agit bien de testicules, avec un développement quasi-normal des cellules de LEYDIG, des cellules de SERTOLI bien différenciées, mais habituellement sans épithélium germinal reconnaissable.
Aboutir au diagnostic de pseudo-hermaphrodisme masculin ne résout cependant pas tous les problèmes, car il demeure une inconnue extrêmement grave quel sera le sens de l’évolution pubertaire ? En effet, contrairement à ce qu’on pourrait penser puisqu’il existe des testicules sensiblement normaux histologiquement, le développement pubertaire de ces enfants ne se fait pas toujours selon le type masculin, mais parfois selon le type féminin avec féminisation de la silhouette et apparition de seins (bien entendu, même s’il existe une cavité vaginale et un utérus il ne peut y avoir de règles, puisque les gonades sont des testicules).
En pratique il serait donc très important de savoir dans quel sens se fera la puberté, afin de prendre précocement une décision correcte quant au sexe de l’enfant. Or, il faut bien l’avouer, une telle prédiction est impossible avec certitude. Le test de stimulation du testicule à la gonadotrophine chorionique, à dose raisonnable, ne détermine aucune sécrétion sur un testicule immature, on ne peut donc à l’aide de ce test essayer de prévoir quelle sera la sécrétion testiculaire au moment de la puberté. WILKINS insiste sur le fait, assez singulier, que le développement pubertaire a d’autant plus de chance d’être masculin, que la morphologie génitale interne est plus féminine. A la réalité, il ne s’agit que d’une probabilité et l’on ne peut, de la conformation génitale interne, tirer un argument définitif sur le sexe à donner à l’enfant. En fait seules les de la chirurgie plastique, c’est-à-dire les possibilités qu’offrent l’appareil génital de l’enfant d’aboutir au moment de la puberté à une verge ou à un vagin fonctionnels doivent décider si l’enfant sera garçon ou fille - ceci bien entendu dans l’hypothèse où la décision est prise suffisamment tôt pour qu’aucune considération psychologique ne vienne encore aggraver les difficultés. Ce serait une grande erreur, sous prétexte que les gonades sont en réalité des testicules, de vouloir à tout prix faire un garçon de sujets présentant une verge très hypoplasique (qui ne permettra jamais de rapports sexuels normaux) et qui possèdent au contraire une cavité vaginale bien développée.
CONDUITE THÉRAPEUTIQUE :
Elle est donc particulièrement délicate. S’il paraît possible de reconstituer une verge à peu près satisfaisante, s’il n’y a pas de cavité vaginale, ou une cavité très atrésique, on traitera ces enfants comme des hypospades - avec en plus une fermeture du périnée et si possible un abaissement des testicules, en général ectopiques. (On profitera de cet abaissement pour retirer les structures internes féminines). Cette ligne de conduite est évidemment la plus logique, puisqu’il s’agit de pseudo-hermaphrodites masculin.
Lorsque la verge est très aplasique, qu’il existe une cavité vaginale à peu près normale, on sera en droit de pratiquer les interventions nécessaires à une morphologie féminine aussi normale que possible.
Bien entendu on doit, dans l’un et l’autre cas, se tenir prêt à pratiquer une castration éventuelle si la puberté n’est pas en accord avec le sexe attribué à l’enfant. Cette castration étant suivie, selon le cas, de l’administration d’hormones mâles ou femelles. Il faut bien avouer que le résultat final est souvent médiocre.
L’observation suivante illustre bien les difficultés que l’on rencontre dans le diagnostic et le traitement de ces formes de pseudo-hermaphrodisme masculin: la verge assez bien développée donne à l’enfant un aspect nettement masculin, malgré son hypospadias vulviforme, cependant les voies génitales internes sont entièrement féminines
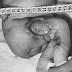
A la naissance, après une hésitation de quelques jours, l’enfant est considéré comme un garçon hypospade dont la malformation sera à corriger ultérieurement. Cependant aucun examen n’est pratiqué jusqu’à l’âge de 6 ans, date à laquelle nous le voyons. A ce moment, l’aspect d’ensemble est celui d’un garçon normal pour son âge chronologique, ce que confirme le morphogramme qui montre cependant un retard de la croissance et de la maturation. La maturation osseuse est normale (âge osseux : 6 ans, méthode du Cadran). Il n’existe aucune pilosité pubienne, mais à la palpation de la région inguinale droite, une masse, de consistance molle, qui ne peut être mobilisée au-delà de l’orifice inférieur du canal inguinal. Rien à gauche. Surtout, la morphologie génitale externe est très anormale du type "hypospadias vulviforme". Le bourgeon génital (image 1) est assez développé, sous tendu par un frein prolongé d’une cicatrice, sans méat à son extrémité, celui-ci est visible plus en arrière, il n’existe que ce seul orifice périnéal. Le scrotum est bifide, peu développé, entourant la base de la verge. Cliniquement, cet aspect très ambigu ne permet aucune conclusion. Les examens complémentaires montreront un sexe chromatinien açu1in et des dosages hormonaux normaux. L’injection de substance opaque par l’orifice uréthral objective une cavité cylindrique correspondant certainement à un vagin ce que confirme l’intervention exploratrice
qui montre en outre, en arrière de la vessie, un utérus atrophique, deux trompes d’aspect sensiblement normal, deux masses ovoïdes leur sont appendues (image 2), Il n’y a pas de prostate. Les biopsies prélevées sur ces deux masses gonadiques présentent une structure histologique de testicules (tubes séminifères bien individualisés, sans hyalinisation. Le tissu interstitiel est pauvrement développé, mais sans fibrose importante).
Il s’agit donc d’un pseudo-hermaphrodisme masculin, à morphologie génitale externe ambiguë avec des testicules ectopiques intra abdominaux (la masse inguinale droite était formée de kystes, sans trace de tissu testiculaire), .et des voies génitales internes entièrement féminines.
(image 1) Hypospadias vulviforme avec verge assez bien développée et scrotum bifide
Au point de vue pratique, la question est de savoir si, à la puberté, les testicules fonctionneront comme un testicule masculin normal. Les injections itératives de gonadotrophine chorionique n’ont provoqué comme il était à prévoir - aucune sécrétion testiculaire. Mais, la richesse en structures internes féminines est en faveur d’une puberté masculine.
(image 2) Schéma de la disposition anatomique. Les gonades sont des testicules.
L’enfant, âgé de 6 ans, ayant été élevé jusque-là comme un garçon, il faut sans aucun doute le conserver dans ce sexe, d’autant qu’au point de vue purement chirurgical, il est possible de reconstruire un urèthre pénien, un scrotum subnormal et d’abaisser les testicules. Mais évidemment, si les seins se développent à la puberté, il faudra pratiquer une castration suivie d’une thérapeutique androgénique substitutive.
PATHOGÉNIE :
Elle doit expliquer pourquoi, chez des sujets dont les gona4 sont des testicules, la régression mullérienne et la différenciation génitale externe se sont faites de façon incomplète. Cette explication est fournie par les travaux de JOST. La sécrétion du testicule fœtal est nécessaire à la masculinisation du fœtus (même de sexe génétique masculin), la féminisation est au contraire un phénomène passif qui se produira chaque fois que le testicule fœtal est déficient (quel que soit le sexe génétique). Selon la date de début et la de durée cette déficience, la féminisation sera plus ou moins complète (notion de stades critiques voir image), et elle est irréversible. Ainsi s’expliquent la grande variété des anomalies rencontrées dans les la morphologie génitale externe ambiguë supposant toutefois que tardivement (entre le 3me et le 5me mois) a existé une sécrétion "androgénique", incomplète, certes, mais suffisante pour masculiniser partiellement le périnée. quant à la raison pour laquelle la puberté se fait dans certains cas sur le mode féminin, il faut avouer qu’elle n’apparaît pas clairement:
on rejoint ici le problème du "testicule féminisant" dont nous parlerons plus loin .
mardi 7 février 2012
2) Le Pseudo-Hermaphrodisme féminin sans Hyperplasie surrénale congénitale
- L’aspect génital externe ambigu, le sexe chromatinien féminin, la présence d’une cavité vaginale sont des éléments communs avec les formes par hyperplasie. Mais deux caractères essentiels permettent de les en différencier : cliniquement il n’existe aucun signe de stimulation hormonale en activité (pas d’avance staturale ni osseuse, pas de pilosité précoce, et si l’hypertrophie clitoridienne existe, elle ne progresse pas: on est en présence d’une "cicatrice" datant de la vie intra-utérine ; biologiquement les dosages hormonaux (17 CS en particulier) sont normaux pour l’âge chronologique de l’enfant.
Par contre le diagnostic d’hermaphrodisme vrai, quoique extrêmement rare, ne peut être éliminé que par une laparotomie exploratrice avec biopsie des deux gonades - qui en outre permettra un bilan anatomique correct (et donc l’évaluation des possibilités fonctionnelles ultérieures).
PATHOGÉNIE :
Si l’on se conforme aux théories de Jost, il faut admettre (le sexe chromatinien étant féminin, les gonades s’étant développées aux dépens de la corticale de la gonade primitive pour devenir des ovaires normaux) la virilisation partielle du fœtus au début de la vie intra-utérine. Cette virilisation étant un phénomène actif, on doit supposer l’intervention d’une "substance virilisante", d’origine endogène ou exogène. Si l’on admet l’origine endogène, deux sources sont possibles maternelle ou fœtale. A part les cas, bien entendu exceptionnels, où la mère était porteuse, durant la grossesse, d’une tumeur virilisante (arrhénoblastome ovarien,) le placenta ou la surrénale maternelle ou fœtale peuvent constituer cette source anormale et transitoire d’androgènes. En l’état actuel de nos connaissances, il ne s’agit là que d’hypothèses qu’aucun argument ne vient étayer.
L’origine exogène de la virilisation fœtale est, par contre, moins conjecturale. Il est en effet certain que l’administration à la mère, dans un but thérapeutique, non seulement d’androgènes, mais de progestatifs de synthèse, est capable de viriliser. le fœtus - et l’on sait la fréquence avec laquelle les progestatifs sont actuellement utilisés dans la prévention de certaines formes d’avortement. Il ne faut pas oublier d’autre part qu’une hormone peut être virilisante pour le fœtus alors qu’elle n’entraîne aucun signe de virilisme chez l’adulte (il en est ainsi, par exemple, du méthyl-testostérone).
Voici un exemple de pseudo-hermaphrodisme féminin sans doute dû aux injections de testostérone et de progestérone à la mère :
A la naissance, on ne remarque aucune anomalie, mais vers l’âge de un mois, la mère note l’hypertrophie clitoridienne. La croissance de l’enfant se fait de façon normale, l’anomalie génitale reste inchangée. Ce n’est qu’à l’âge de 16 mois que l’enfant est adressée dans le service par son médecin traitant pour "détermination du sexe". L’aspect d’ensemble est normal pour l’âge chronologique, ce que confirme le morphologramme. En particulier, il n’y a ni avance staturale, ni avance des rapport de maturation. La maturation osseuse est également normale, correspondant à la maturation "lente" de 1 an 1/2) (méthode du Cadran).
L’examen de la région génitale montre l’absence de toute pilosité pubienne, une fente vulvaire relativement courte, bordée par des grandes lèvres pigmentées et plissées horizontalement, coalescentes dans leurs 2/3 postérieurs (image 1). Aucune masse n’est perçue au cours de cet examen, ni au niveau des grandes lèvres, ni dans le canal inguinal.
A la partie supérieure de la fente vulvaire, entouré par elle, fait saillie le clitoris légèrement hypertrophié long de 1 cm environ. Plus en arrière, se trouve un orifice périnéal unique. Son opacification objective la vessie et une cavité vaginale de volume normal. On pense qu’il s’agit d’un pseudo-hermaphrodisme féminin ce que confirme le sexe chromatinien féminin - sans hyperplasie surrénale, puisqu’il n’existe aucun signe de stimulation hormonale. L’élimination des 17-CS et du prégnanetriol sont effectivement normales (avant et après ACTH- retard). Une intervention exploratrice s’impose par conséquent. Elle montre une
disposition féminine (image 2) utérus, trompes et ovaires, dont la structure histologique s’avérera normale. Seul un traitement chirurgical plastique sera nécessaire pour donner au clitoris une taille normale et agrandir la fente vulvaire.
Image 1 Pseudo-hermaphrodisme féminin dû aux injections hormonales faites à la mère pendant la grossesse
La cause de cette virilisation partielle "in utero" reste, comme d’habitude, mystérieuse. On notera cependant que la mère dont on ignorait alors la grossesse a reçu au cours du premier mois, 6 injections de testostérone et, pour une menace d’avortement, 3 injections de progestatifs au cours du 4me mois.
Image 2 Schéma de la disposition anatomique du cas de la figure précédente
CONDUITE THÉRAPEUTIQUE :
Dans ces formes de pseudohermaphrodisme féminin, la ligne de conduite est simple il suffit vers l’âge de la puberté d’une intervention plastique locale réduisant le clitoris à une taille normale et parfois d’un agrandissement de la fente vulvaire. Le pronostic est également bon au point de vue fonctionnel : l’évolution pubertaire se fait, bien entendu, selon le mode normal, les relations sexuelles s’établiront normalement, la fertilité est possible.
lundi 6 février 2012
1) Le PseudoHermaphrodisme féminin par Hyperplasie
Surrénale congénitale :
- Cliniquement, outre la malformation génitale, le fait essentiel est l’existence de signes de stimulation hormonale en activité, alors que les autres ambiguités sexuelles ne sont que des "cicatrices" de la vie intra-utérine, ne s’accompagnant d’aucun signe d’activité hormonale jusqu’à l’âge normal de la puberté.
Par conséquent l’examen morphologique local montrera un bourgeon génital non seulement volumineux (hypertrophie clitoridienne), mais dont on apprendra qu’il continue à augmenter progressivement et qui s’accompagne d’un développement marqué des bourrelets génitaux (grandes lèvres) ; surtout il s’est développé une pilosité pubienne qui s’accroît régulièrement. A ces signes de virilisme, l’examen morphologique général permet d’ajouter une avance de la croissance : la taille est supérieure à la normale, les masses musculaires très développées, souvent existe déjà de l’acné et une pilosité axillaire. Les radiographies objectivent une avance importante de l’âge osseux, souvent le sésamoïde du pouce est présent.
Les examens complémentaires seront conduits selon le plan précédemment détaillé : premier fait majeur, le sexe chromatinien féminin prouve qu’il s’agit d’une "fille génétique", virilisée, et l’opacification génito-urinaire dessine un vagin habituellement normal. La preuve décisive de l’hyperplasie surrénale congénitale est apportée par les dosages hormonaux qui montrent une excrétion urinaire très élevée de 17 Cétostéroïdes et d’un métabolite anormal, le Prégnanetriol signature de l’anomalie métabolique congénitale à l’origine de l’hyperplasie; les 17 CS et le pregnanetriol sont ramenés à des taux normaux pour l’âge chronologique par l’administration d’une dose convenable de dexamethasone, et c’est la, en même temps que le test diagnostic, le début du traitement.
TRAITEMENT : Le traitement spécifique est en effet la corticothérapie ayant pour but de freiner l’hypersécrétion d’ACTH hypophysaire. Le freinateur hypophysaire le plus actif est actuellement la dexamethasone. On cherchera la dose minima nécessaire et suffisante pour maintenir les stéroïdes urinaires à un taux normal (la dose habituellement nécessaire étant de l’ordre de I mg par jour). Il s’agit d’une hormonothérapie substitutive et qui devra donc être indéfiniment continuée. Grâce au traitement - à condition bien entendu qu’il soit entrepris suffisamment tôt - la puberté se fera à l’âge normal dans le sens féminin (seins, règles) et la fertilité sera possible. Parfois, une intervention plastique sera nécessaire pour agrandir l’orifice vulvaire et diminuer la taille du clitoris. Une seule anomalie est évidemment irréversible : l’avance de l’âge osseux. Donc, si le traitement n’est entrepris que tardivement, lorsque les soudures osseuses sont déjà en voie d’accomplissement, ces grands enfants deviendront des adultes de petite taille.
Mais, parfois, le diagnostic n’est pas fait avant la puberté et dans l’observation suivante, véritablement dramatique, le diagnostic a été méconnu jusqu’à l’âge de 17 ans !
Dès la naissance, l’aspect génital externe fait hésiter sur le sexe : l’enfant est déclarée comme fille et 15 jours plus tard comme garçon c’est comme garçon qu’il sera désormais élevé. A l’âge de 5 ans apparaît et se développe une pilosité pubienne; à partir de 8 ans, de l’acné, enfin la croissance staturale, d’abord rapide, s’arrête vers II ans. Toutes ces anomalies ne sont pas sans inquiéter les parents, mais ont leur dit qu’il s’agit d’un hypospade à opérer vers la puberté. Lorsque nous voyons le "jeune homme", il a 17 ans et une morphologie générale absolument masculine, presque athlétique , avec un retard statural modéré. La pilosité pubienne est étendue en triangle sur toute la région pubienne et borde la fente génitale limitée par une apparence de grandes lèvres.
A l’extrémité supérieure de celle-ci, le bourgeon génital, de 2 à 3 cm, présente la morphologie d’un clitoris, sans orifice à son extrémité. Celui-ci (sinus uro-génital) est reporté en arrière et en bas, et son opacification injecte une cavité génitale bien développée et même une trompe . Le diagnostic déjà évident, sera confirmé par le sexe chromatinien féminin, les 17 CS urinaires à 220 mg 24 heures. Ce "garçon" intelligent, souffre de sa petite taille et surtout de son anomalie génitale:
il a peur de ne pouvoir fonder un foyer et connaître un amour normal. Il est actuellement amoureux d’une jeune fille et sa sexualité a toujours été orientée, sans ambiguïté, vers le sexe féminin.
Le problème se pose donc ainsi : doit-on révéler l’erreur et transformer ce garçon en fille, ce qui serait naturellement facile et très satisfaisant au point de vue somatique, - mais sans doute catastrophique au point de vue psychologique -, ou doit-on le laisser garçon, pour ces mêmes raisons, donc le castrer et traiter ce clitoris comme la verge d’un hypospade. Après de longues délibérations et d’accord avec le père de l’enfant, c’est cette dernière solution qui a été adoptée, car l’on se trouvait devant une personnalité masculine dont l’équilibre était acquis sur le mode adulte. (Même l’enfant étant ovariectomisé, il ne nous a pas paru opportun de donner de la dexaméthasone pour freiner partiellement l’hypersécrétion d’androgènes).
De telles catastrophes doivent être évitées. En effet si, chez le nourrisson le diagnostic peut être pendant un certain temps difficile du fait de l’absence de pilosité et d’avance staturale évidente, l’ambiguïté génitale , impose absolument l’étude, dès les premiers jours de la vie, du sexe chromatinien et des stéroïdes urinaires qui ne laissent aucun doute. Rappelons qu’à la période néo-natale l’anomalie génitale peut être associée à un grand syndrome d’insuffisance surrénale (vomissements incoercibles, collapsus cardio-vasculaire), connu sous le nom de syndrome de Debré-Fibiger, de très grave pronostic malgré le traitement par la Cortisone et la désoxi-corticosté-rone. Enfin, une forme relativement rare quoique d’un grand intérêt théorique, doit être citée où s’associe à l’ambiguïté sexuelle une hypertension artérielle.
PATHOGÉNIE. — Nous rappellerons rapidement le schéma, désormais classique d’Eberlein et Bongiovanni. Le trouble fondamental est l’absence d’une C21 hydroxylase empêchant la synthèse par la surrénale de l’hydrocortisone. Du fait de cette anomalie métabolique congénitale, dont la signature est la présence de prégnanetriol dans les urines, il y a hypersécrétion par l’hypophyse d’ACTH (normalement freinée par l’hydrocortisone) et, en retour, hypersécrétion par la cortico-surrénale des stéroïdes androgéniques (d’où élimination élevée des 17 CS) et virilisation progressive. Il suffira donc de donner une dose suffisante d’hydrocortisone pour freiner l’hypersécrétion d’ACTU et, en retour, l’hypersécrétion d’androgènes surrénaliens. Dans les formes avec hypertension artérielle, l’enzyme déficiente serait une C11-hydroxylase.
En fait ce schéma, s’il reste vrai, n’explique pas tous les cas, des déficits partiels sont certainement possibles et d’autres anomalies de la chaîne des réactions enzymatiques paraissent probables.
Aspect Génital Externe Ambigu

L’aspect génital externe est ambigu, c’est donc évidemment pour cette anomalie que le pédiatre est consulté - trop souvent de façon tardive. Quoi qu’il en soit la malformation est évidente, la morphologie génitale se rapprochant plus ou moins de celle d’un garçon ou d’une fille. Le bourgeon génital peut être aussi bien qualifié de "verge hypoplasique" que de "clitoris hypertrophié". A son extrémité, une dépression méatique borgne, c’est en écartant les bourrelets génitaux d’aspect plus ou moins "bursiforme" que l’on trouve soit deux orifices, soit un seul orifice ou sinus uro-génital. Au total cette disposition anatomique aura bien souvent été considérée comme un "hypospadias vulviforme" et son traitement remis, à tort, à plus tard.
Le premier diagnostic auquel on doit penser devant un tel aspect, est celui d’Hyperplasie Surrénale Congénitale, cause de beaucoup la plus fréquente du pseudohermaphrodisme. féminin (Par définition le terme de pseudohermaphrodisme féminin désigne un sujet à morphologie génitale externe ambiguë, dont le sexe chromatinien est féminin et dont les gonades sont des ovaires) et le seul des peusohermaphrodismes pour lequel on dispose d’un traitement médical spécifique (dexamethasone).
dimanche 5 février 2012
3) Le Sexe Morphologique :
Il se divise en sexe génital interne ou gonophorique et sexe génital externe.
LE SEXE GÉNITAL INTERNE est caractérisé, dans le sexe féminin, par la présence de trompes, utérus et vagin ; dans le sexe masculin, par l’épididyme et le déférent. Cette différenciation se fait par le développement des canaux de Wolff chez l’homme, des canaux de Muller chez la femme. Les travaux fondamentaux de Jost montré que cette différenciation est sous la dépendance de la sécrétion de la gonade fœtale. Plus précisément, la sécrétion d’"hormones virilisantes" par le testicule fœtal est indispensable pour que le développement des voies génitales se fasse dans le sens masculin.

En l’absence - anatomique ou fonctionnelle - du testicule fœtal, le développement des voies génitales se fera dans le sens féminin, même si le sexe chromatinien est masculin, et ceci d’une façon plus ou moins poussée selon la déficience plus ou moins complète du testicule fœtal (notion de phases critiques de Jost). Le développement des voies génitales selon le type féminin est donc un phénomène passif qui se produira, bien entendu, si les gonades fœtales sont des ovaires; mais même si ce sont des testicules ne secrétant pas, pour une raison quelconque, ou si les gonades foetales (testicules ou ovaires) ne se sont pas développées ou ont régressé. Comme nous le verrons, nous avons là l’explication des pseudohermaphrodismes masculins et de certaines dysgénésies gonadiques (image 1).
En clinique, la détermination du sexe gonophorique se fera par l’examen gynécologique; par l’opacification, suivie de la prise de clichés radiographiques, des voies génito-urinaires (à la recherche, en particulier d’une cavité vaginale) ; par la laparoscopie ou mieux la laparotomie exploratrice qui permet seule un bilan complet et les biopsies nécessaires.
LE SEXE GENITAL EXTERNE, c’est-à-dire l’aspect des organes génitaux externes et du pennée, féminin ou masculin, détermine évidemment le "sexe d’état civil". Cette différenciation se fait à partir du sinus uro-génital du fœtus, à double potentialité sexuelle. Chez le mâle, la fente génitale se ferme, les bourrelets génitaux donnent le scrotum et le bourgeon génital se développe en verge, à l’extrémité duquel s’ouvre l’urèthre pénien. Chez la femelle, le sinus uro-génital reste ouvert (fente vulvaire), les bourrelets génitaux donnent les

grandes lèvres, le bourgeon génital s’accroît pour former le clitoris et le sinus se cloisonne en urèthre ventral et vagin dorsal. Cette différenciation se fait de façon active dans le sexe masculin, c’est-à-dire nécessite l’intervention du testicule fœtal, et de façon passive dans le sexe féminin. Il importe de souligner que le sinus uro-génital, contrairement au gonophore, est sensible non seulement aux “androgènes “ d’origine foetale, mais également aux hormones d’origine maternelle, qu’elles soient secrétées par la mère, ou qu’il s’agisse d’hormones qui lui ont été injectées dans un but thérapeutique. Nous avons là l’explication de nombreux cas de pseudohermaphrodisme féminin.
En clinique, le sexe génital externe se détermine bien entendu par l’examen des organes génitaux et du périnée, mais en cas d’aspect ambigu, il ne faut en aucun cas se contenter des renseignements morphologiques pour décider du sexe à attribuer à l’enfant, mais mettre en œuvre la série d’examens dont nous venons de parler. Insistons en outre sur la nécessité d’un bilan psychique, dont l’importance est au moins égale au bilan somatique pour les décisions à prendre. Les problèmes psychiques étant communs aux différents types d’anomalies, nous les exposerons à la fin de cette étude.
1) Le sexe génétique :
Définition Ambiguité Sexuelle "Hermaphrodisme"
et partant au traitement des anomalies du développement sexuel. Insistons d’emblée sur l’abso1ue nécessité d’un diagnostic précoce, toute erreur dans le sexe attribué à un enfant entraînant des conséquences catastrophiques, sur le plan somatique et psychologique, car dès l'âge de 3 ans environ, l’enfant est à tel point fixé dans son “ sexe psychologique ” que tout “ changement de sexe ”
devient une entreprise extrêmement hasardeuse, sinon impossible.
Il faut entendre sous le nom d’"ambiguité sexuelle" ou "Hermaphrodisme" tous les cas où existe une discordance entre les critères de la détermination sexuelle normale. Par conséquent, et c’est une remarque liminaire importante, on peut être conduit à faire le diagnostic d’"ambiguité sexuelle" ou "Hermaphrodisme" chez un enfant dont l’aspect génital externe est cependant franchement masculin ou féminin, l’examen étant motivé par des troubles de la croissance ou du développement pubertaire.